Fram till mitten av förra seklet nådde personer med blödarsjuka sällan tjugoårsåldern. Idag finns behandling som gör att blödarsjuka kan leva ett mer normalt liv. I maj 2024 gav EU:s läkemedelsmyndighet grönt ljus till en tredje potentiellt botande genterapi. Nu är frågan om vi som samhälle kan betala för behandlingarna. Prislappen visar mellan 30 och 36 miljoner SEK per dos.
Brist på koagulationsfaktorer
Personer med blödarsjuka saknar ett ämne som får blodet att levra sig (koagulera) vilket leder till att minsta sår kan vara livshotande. De två vanligaste formerna av blödarsjuka kallas hemofili A och B och orsakas av en brist på koagulationsfaktor 8 respektive 9.
Orsaken till blödarsjuka är genetiska förändringar i någon av de gener som innehåller instruktioner för hur koagulationsfaktorer ska tillverkas. Generna finns på X-kromosomen vilket innebär att de flesta personer som drabbas är män. Kvinnor har med sina två X-kromosomer ofta en ”frisk” variant av genen vilket oftast räcker för att koagulationsfaktorn ska tillverkas. Kvinnor kan däremot vara anlagsbärare utan symtom och föra sjukdomen vidare till sina söner.
Svensk upptäckt bakom behandling
Från att vara en livshotande sjukdom lever blödarsjuka idag ett mer eller mindre normalt liv. Bakom den stora förändringen i livskvalitet står bland andra svenska forskarparet och pionjärerna Margareta och Birger Blombäck.
Redan 1956 prövade makarna Blombäck att utvinna koagulationsfaktor 8 ur blod från friska blodgivare och injicera till en kvinna med hemofili A. Kvinnan var illa däran och höll på att förblöda vid varje menstruation men överlevde tack vare behandlingen.
Idag behandlas patienter på liknande sätt med regelbundna injektioner av koagulationsfaktorer, vissa så ofta som varje vecka.
Läkemedel som tillverkas av genetiskt modifierade celler
Under flera årtionden utvanns koagulationsfaktorer från bloddonationer. Tillvägagångssättet ändrades helt på 1980-talet efter att hundratals blödarsjuka blivit smittade av HIV och hepatit C. Numera tillverkas koagulationsfaktorerna av genetiskt modifierade celler och risken för smitta har i stort sett försvunnit.
Istället har ett nytt problem uppstått – en del patienters immunförsvar uppfattar koagulationsfaktorn som främmande och stöter bort medicinen. Det innebär att patienterna riskerar att kastas tillbaka till tiden då blödarsjuka sällan nådde vuxen ålder och ingen behandling fanns.
Det är bland annat därför som forskare arbetat vidare med att utveckla nya behandlingsformer som till exempel genterapier. Förhoppningen med en genterapi är att det är en engångsbehandling vilket skulle ta bort blödarsjukas behov av regelbundna injektioner av koagulationsfaktorer.
Tre genterapier för behandling av hemofili
Både hemofili A och B lämpar sig väl att behandla med genterapi eftersom de orsakas av förändringar i en enda gen. Likt en organdonation förs då en ny ”frisk” gen in i en del av patientens celler. Där ger den nya genen instruktioner till cellen att börja tillverka den koagulationsfaktor som tidigare fattades.
2022 godkände EU-kommissionen Roctavian som är en genterapi för behandling av hemofili A. I den studie som låg till grund för godkännandet kunde forskare visa att 128 av 134 patienter som fått Roctavian inte längre var i behov av annan behandling eftersom deras egna celler börjat tillverka koagulationsfaktor 8.
2023 godkände EU-kommissionen Hemgenix, den första genterapin för behandling av hemofili B. I maj 2024 rekommenderade EU:s läkemedelsmyndighet EMA att Durveqtix ska godkännas som är ytterligare en genterapi för hemofili B. I praktiken innebär det i regel att behandlingen godkänns av EU-kommissionen inom kort.
Samtliga tre genterapier har visats i studier ge en mycket positiv behandlingseffekt och nästan ingen av patienterna som fått genterapi är i behov av annan behandling.
Behandlingarna är så kallade in vivo genterapier. Det innebär att det injiceras direkt i blodomloppet och tas upp av leverceller. Transporten av den nya genen i respektive genterapi sköts av ett virus som modifierats genetiskt så att de inte ska orsaka sjukdom.
Används ännu inte i Sverige
När en genterapi godkänts av EU-kommissionen så görs en bedömning i Sverige ifall regionerna bör använda den eller inte. Rekommendationerna lämnas av Rådet för nya terapier (NT-rådet) i nära samarbete med Tandvårds- och Läkemedelsförmånsverket (TLV) som utför en hälsoekonomisk utvärdering. Förenklat så vägs i en sådan utvärdering kostnaden för läkemedlet mot samhällets vilja att betala för det.
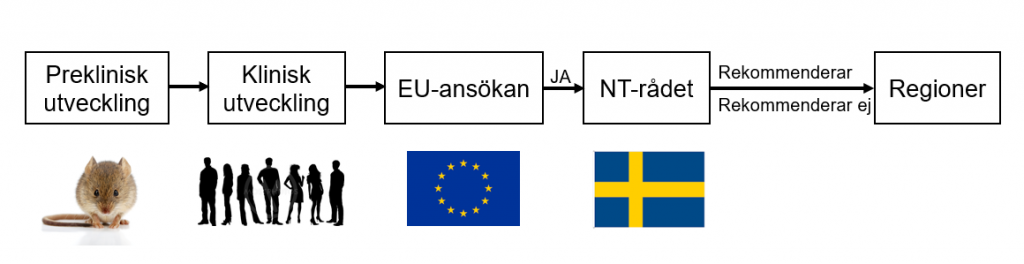
Ingen av de EU-godkända genterapierna för behandling av hemofili A eller B används ännu i Sverige. Det beror på att NT-rådet inte kommit med en rekommendation.
En genterapi kan vara svår att hantera i en hälsoekonomisk utredning av olika anledningar. I kliniska studier prövas en genterapi i förhållandevis få patienter jämfört med andra läkemedel. Det beror på att de oftast är utvecklade för att behandla ovanliga sjukdomar.
Förhoppningen med en genterapi är att den ska vara en botande engångsbehandling. Men är den det? Ingen har svaret eftersom genterapier använts under en relativt kort tid. Men om det är en botande behandling, vad är vi som samhälle villiga att betala för den? Just nu ligger prislappen för en dos av någon av de tre godkända genterapierna mot hemofili på mellan 30 och 36 miljoner SEK.
/Mia Olsson 2024-06-05
Källor:
Mer information om genterapierna finns på EMA:s webbsida:
First gene therapy to treat severe haemophilia A (ema.europa.eu)
First gene therapy to treat haemophilia B (ema.europa.eu)
New gene therapy treatment for haemophilia B (ema.europa.eu)
Artikeln Det nya livet som blödarsjuk av Jörn Spolander. Forskning och Framsteg 2010-05-04.
